小児泌尿器外来
小児泌尿器外来とは
小児泌尿器科とはお子様の外陰部・生殖器の形の異常、おねしょやおもらしといった排尿の問題、腎臓・膀胱を中心とした形態や機能の異常に対して、専門的な診療を行う泌尿器科です。これらの病気の原因としては先天的なものと、生まれてから生じるものがあります。よくご相談を受ける問題としては、夜尿症・尿失禁・こどもの包茎・尿道下裂・移動性精巣・停留精巣・陰嚢水腫・尿道下裂・二分脊椎症・こどもの包茎・水腎症・尿路感染症などがあります。
担当医略歴とごあいさつ

小児泌尿器科
| 略歴 | 1983年 島根医科大学医学部 卒業 |
|---|---|
| 1983年 東京女子医科大学第3外科 入局 | |
| 1990年 東京女子医科大学泌尿器科助手 | |
| 1993年 トロント小児病院クリニカルフェロー | |
| 1998年 東京女子医科大学泌尿器科講師 | |
| 2003年 神奈川県立こども医療センター泌尿器科部長(科長) | |
| 2016年 神奈川県立病院機構医監 | |
| 2023年 神奈川県立こども医療センター泌尿器科 非常勤医師 | |
| ごあいさつ |
わたしは東京女子医科大学で外科・泌尿器科を習得後、トロント小児病院泌尿器科で小児泌尿器専門医の研修をつみました。 |
よく診る小児泌尿器疾患
1.夜尿症(おねしょ)・尿失禁(おもらし)
夜尿症(おねしょ)とは夜間寝ている間に排尿してしまうことです。日本夜尿症学会では「5歳以降で1か月に1回以上の夜尿が3か月以上続くもの」を「夜尿症」としています。おねしょは女の子に比べて男の子に多く、男児は7歳で11%、10歳で5%、女児は7歳で7%、10歳で3%に夜尿症を認めるという報告があります。また、成人しても0.5-3%で夜尿症を認めるといわれ、大人でも症状が残る人がいます。
夜尿症はどうしておこるのか?いくつかの理由が考えられていますが完全に解明されているわけではありません。
(1) 眠りが深い(尿意で覚醒しない)
(2) 夜間に作られる尿の量が多い。
(3) 夜間に膀胱にためられる尿量か少ない。
8割以上のお子さんでは小学校に入学する6歳ぐらいまでにおねしょは自然になくなります。したがって、小児泌尿器科医が相談を受けるのは早くて年長さん、多くは学童以降のお子さんです。おねしょは本人よりご両親が悩んでいる場合が多いともいえます。親のストレスはこどもに伝わります。学童になって夜尿症が続いていても、いつかは自然になくなるとゆったり構えてください。ただそうはいっても弟や妹のおねしょが先に止まると兄や姉として落ち着かなくなる子もいます。また小学生になると外泊する機会も増えてきます。おねしょに対する治療法には以下のようなものがあります。
(1) 夜間尿量を増やさないようにする生活習慣の改善
(2) おねしょアラーム
(3) 抗利尿ホルモンのお薬(ミニリンメルト)
学童以降の夜尿症ではその子や家庭にあった対応方法を考えてよいと思いますから小児泌尿器科に相談にいらしてください。なお、おねしょだけでなく昼間のおもらしもある場合は膀胱機能や尿路の形態、排便習慣などを評価します。
2.包茎
包茎とはおちんちんの先端の包皮口が狭いために包皮をむいて亀頭を完全に露出できない状態をいいます。包皮は外板と呼ばれる外から見える皮膚の部分と、おちんちんの先端で内側に折り返している内板と呼ばれる部分からなり、幼児期はこの折り返しの部分(包皮口)が狭くなっています。包皮が全くむけないものを真性包茎、むくことは出来るが通常は亀頭を被っているものを仮性包茎などと呼ぶこともありますが、生まれてきた男の赤ちゃんは包茎の状態が正常です。もし亀頭部全体が包皮でおおわれていないような場合はむしろ尿道下裂などの先天性のおちんちんの異常を疑う必要があります。包皮がむけない状態がいつ頃まで続くのかは子供によって様々ですが、生殖器が急激に成長する思春期(12才から15才頃)まで包皮を完全に亀頭下縁までむけない男児は少なくありません。乳幼児でむけないからといって、すぐに手術を考える必要はありません。またステロイド軟膏を先端部に塗ることで剥けやすくなりますが、包茎なら必ずこのような治療をしなければならないわけではありません。心配な場合はこどものおちんちんを専門に見ている小児泌尿器科にご相談されてください。こどもで包茎の手術を考える場合は、包皮口が繰り返す炎症で固く狭くなるときです。包茎のこどもでは以下のような症状を来すことがあります。
(1) 恥垢
子供のおちんちんをよく見てみると包皮の下に黄色い脂肪のかたまりのようなものが透けて見えることがあります。これは皮膚の表面の新陳代謝によりできた垢であり恥垢と呼びます。異常ではありませんが、よく腫瘤があると思われて相談に来られます。包皮が剥けてくると自然に排出されます。
(2) 亀頭包皮炎
おちんちんの先端が赤く腫れて痛がる、ということを経験する男の子は少なくありません。これは包皮先端の炎症で亀頭包皮炎と呼びます。このような炎症は抗菌薬の内服や塗り薬でよくなります。軽いものなら温浴だけでもなおります。ただし繰り返すと前述したように先端部が固く狭くなる場合があります。
3.ミクロペニス・埋没陰茎
赤ちゃんのおちんちんが小さいのでは悩まれるご両親からの相談は少なくありません。ミクロペニス(小陰茎)の定義は日本小児内分泌学会の定義では新生児期で 2.4 cm 未満、3 歳時で 3.0 cm 未満を目安とするとされています。ただしこの陰茎の測定はおちんちんを引っ張った状態で恥骨上から行います。正直なところ経験の無いご両親が測定するのは難しいといえます。小児泌尿器科には小児科や乳幼児検診先からミクロペニス疑いのお子さんが多く紹介されます。確かに陰茎の長さが平均よりは短めなこともありますが、ほとんどは正常範囲内で、「埋没陰茎」といわれる状態のために小さく見えているお子さんが多いと言えます。
「埋没陰茎」とはおちんちんの皮膚と内部のシャフトの付着部分がずれている状態です。プルオーバーシャツをお腹まできちんとかぶっていないためにかぶっている部分が短く見える、そんなイメージです。外観の程度により手術をおすすめしますが、その基準は明確とはいえません。ご心配なかたは経験の多い小児泌尿器科医に相談することをおすすめします。
4.停留精巣・移動性精巣
停留精巣とは陰のう(おちんちんの下のふくろ)の中に精巣(睾丸)が入っていない状態です。予定日で生まれた男の子100人のうち3人ぐらいに認められます。生後3~6ヶ月までは自然に精巣が降りてくる場合があり、1歳のお誕生日では100人に1人ぐらいの頻度で認めます。小児泌尿器科で行う手術数が最も多い病態といえます。停留精巣で治療(精巣固定術)が必要な理由は以下になります。
1. 放置することにより生じる将来の精巣の精子形成能低下を軽減する。
2. 放置することにより生じる将来の精巣の癌発生リスクを低くする。
3. 放置による将来の精巣捻転の発生リスクを低くする。
4. 陰のう内に精巣を固定することにより生殖器の外観を整える。
赤ちゃんの時は困っていなくても将来成人してから問題になる可能性が高いのが停留精巣といえます。小児病院で診療していると、乳児健診で指摘されて1歳前に小児泌尿器科に紹介されてくるお子さんが多いのが現状です。
移動性精巣とは
停留精巣と区別が難しいのが移動性精巣(遊走精巣・遊走睾丸)と呼ばれる状態です。
紹介されるお子さんの多くが1歳半検診で指摘されてきます。つまり0歳では陰のう内にあったのに1歳半ではお腹に上がってしまうことが多くなるような状況です。精巣につながる血管のまわりは薄い筋肉が包んでいて、この筋肉が収縮すると陰嚢内に下降している精巣がお腹の方に引きあげられて触れにくくなるのです。本人が緊張したり、冷たい手で触られたりするとこのような収縮反射が生じます。そのため診察しようとすると陰嚢から精巣が上がってしまうお子さんはたくさんいます。リラックスしている時は陰嚢内に降りていますから多くの場合は治療はいりません。ただし3歳4歳と経過観察中にいつも精巣がお腹にあがっているようになるお子さんもいて、上行精巣(後天的停留精巣)として精巣固定術を行う場合もあります。手術をするかしないかの判断は小児泌尿器科医でも難しい場合があります。
5.陰のう水腫
精巣(こうがん)の周囲に液体がたまって陰のう(ふくろの部分)がふくらんだ状態を言います。おなかの中は腹膜と呼ばれるうすい膜でおおわれていますが、この腹膜が生まれて来るまでは陰のうまでつながっています。生後はおなかと陰のうの間のつながりが自然に閉じて交通がなくなりますが、完全に閉じないでつながっているお子さんもいます。その場合、おなかの中にある水分が陰のうに降りてきてたまります。比較的相談の多い年齢がつなぎ目が閉じかけてくる3歳前後です。交通しているので朝と晩で大きさが変わることも少なくありません。経過をみて心配ありませんが、目立つ場合や、1-2年様子を見ても変化がない場合はつなぎ目を閉じる手術を検討します。
6.水腎症・膀胱尿管逆流・尿路感染症
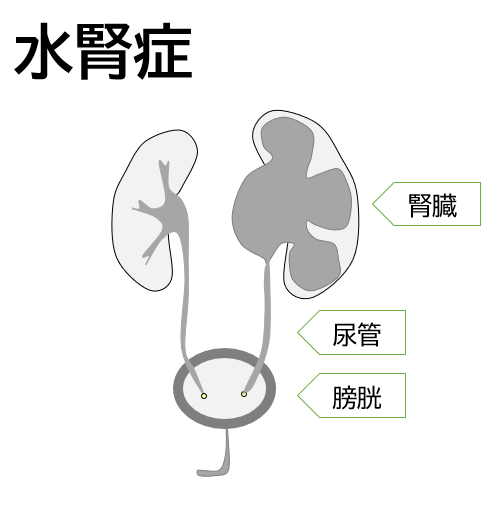
水腎症とは腎臓で作られた尿が腎臓の中にたまってふくらんだ状態をいいます(図)。最近は赤ちゃんが生まれる前に産科でエコー(超音波検査)が行われるため、胎児期にみつかる無症状の水腎症が増えています。しかし胎児期や新生児期には何もなかったお子さんが尿路感染で熱を出して発見されたり、年長児になってから腹痛でみつかることもあります。赤ちゃんの水腎症をきたす原因で多いのは腎臓で作られた尿が通る「尿管」に狭い場所がある腎盂尿管移行部狭窄と、膀胱のおしっこが尿管や腎臓に逆流する膀胱尿管逆流です。いずれも先天的な形態の問題です。膀胱尿管逆流は乳児が尿路感染で高熱を出したあとの造影検査で見つかることが少なくありません。これらの病気の正確な診断にはいくつかの画像検査が必要となります。ただし小児ではレントゲンも含めていかにこどもに負担をかけないかが特に重要となります。そのため痛みをともなわないエコーを使って初期判断していくことになります。また治療においても、多くの場合はまずは成長の経過をみることが大切になります。
7.尿道下裂
尿道下裂とは男の子のおちんちん(陰茎)の先天的な形態異常です。尿の出口が先端までとどいてなくその手前に(下側に)出口が開いています。程度はさまざまであり、高度になると陰茎のつけねや陰のうに出口があり、おちんちん全体は下向きにおじぎした形をとります。極めて軽度の場合は手術の必要はありません。中等度以上では手術をしないと立位排尿が難しくなり、高度の場合は将来の性行為に支障を来します。
尿道下裂を疑った場合にもっとも大切なことは、尿道下裂の手術経験の多い小児泌尿器科医に相談することです。なぜなら尿道下裂手術は生命に影響するような手術ではありませんが、大変こまかい形成手術で、経験の少ない術者がおこなうと合併症を来しやすいためです。また術式や手術成績も術者によって異なります。尿道下裂と言われた、相談したい、そういう方は当科外来を受診されてください。







